Przez ostatnie lata pracy klinicznej i edukacyjnej spotykałyśmy się między innymi z tym pytaniem:
„Jak bezpiecznie i skutecznie pracować w okolicy skroni?”
To zagadnienie pojawia się na szkoleniach, podczas konsultacji i w rozmowach z uczestnikami naszych kursów, szczególnie u osób zastanawiających się jak zacząć pracę w medycynie estetycznej.
Celem tego artykułu jest uporządkowanie najważniejszych informacji na temat anatomii skroni, zmian związanych z procesem starzenia oraz omówienie technik pracy w tej okolicy w oparciu o aktualne podejścia i rosnące znaczenie ultrasonografii. Chcemy, aby każdy lekarz, który zmierzy się z tym wyzwaniem, potrafił planować zabieg świadomie, zwiększając tym samym bezpieczeństwo pacjentów i przewidywalność efektów.
Objętość okolicy skroni a starzenie twarzy
Ubytek objętości w okolicy skroni jest jednym z najbardziej charakterystycznych elementów starzenia górnego piętra twarzy. Mimo że często pozostaje niedostrzegany w pierwszej analizie, to właśnie on wpływa na zwężenie twarzy, skrócenie wizualne łuku brwiowego oraz utratę bocznej projekcji.
W młodej twarzy skroń jest płaska lub lekko wypukła. Z wiekiem przyjmuje kształt wklęsły. Pojawia się charakterystyczne zagłębienie między bocznym łukiem brwiowym a łukiem jarzmowym, które zaburza proporcje i nadaje twarzy zmęczony wygląd.
Badania z użyciem rezonansu magnetycznego potwierdziły, że grubość tkanek miękkich okolicy skroniowej zmniejsza się średnio o 3,4 mm w ciągu dorosłego życia. Efektem jest nie tylko wklęsłość skroni, ale też wyraźniejsze zarysowanie łuku jarzmowego, optyczne skrócenie brwi i opadanie ich bocznej części.
Przywrócenie objętości w tej okolicy może poprawić wygląd górnej części twarzy, wesprzeć pozycję ogona brwi i przywrócić bardziej harmonijną projekcję boczną. Jednocześnie jest to obszar wymagający szczególnej ostrożności.
Jak oceniamy stopień ubytku?
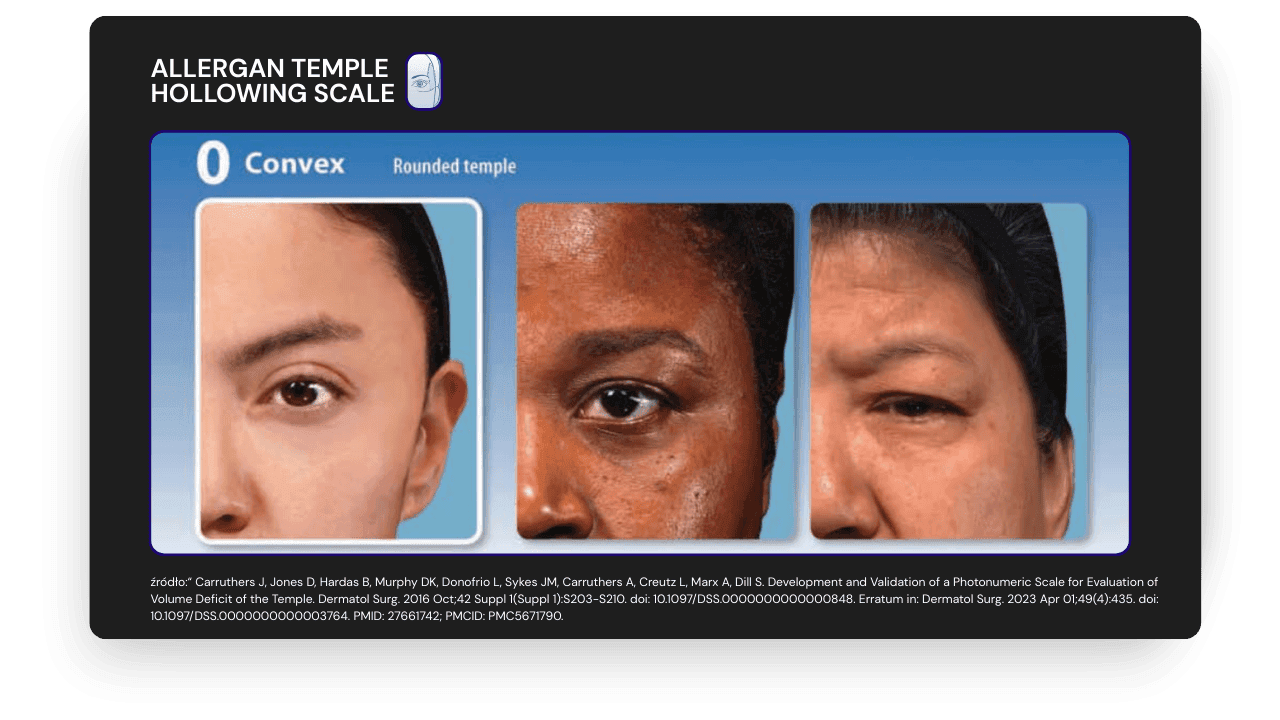
W praktyce klinicznej pomocna jest 5-punktowa fotonumeryczna skala Allergan Temple Hollowing Scale.
0 (wypukłe): zaokrąglona, pełna skroń
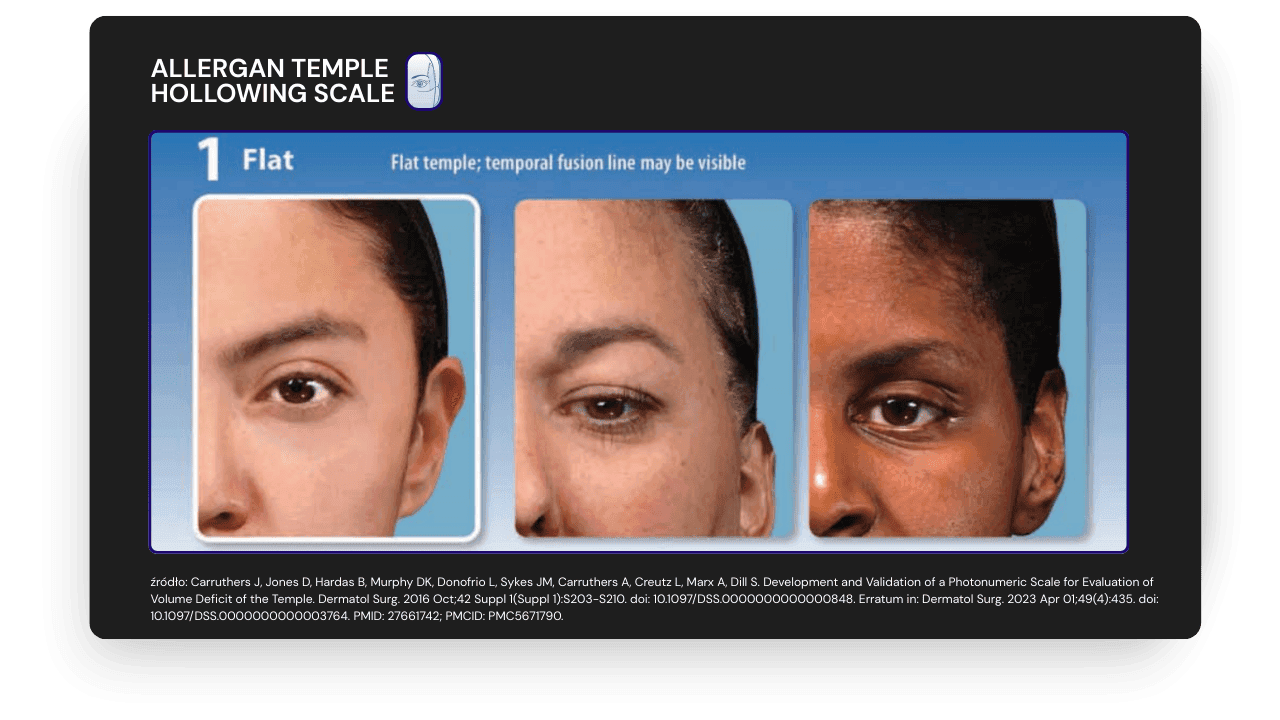
1 (łagodne): delikatne spłaszczenie
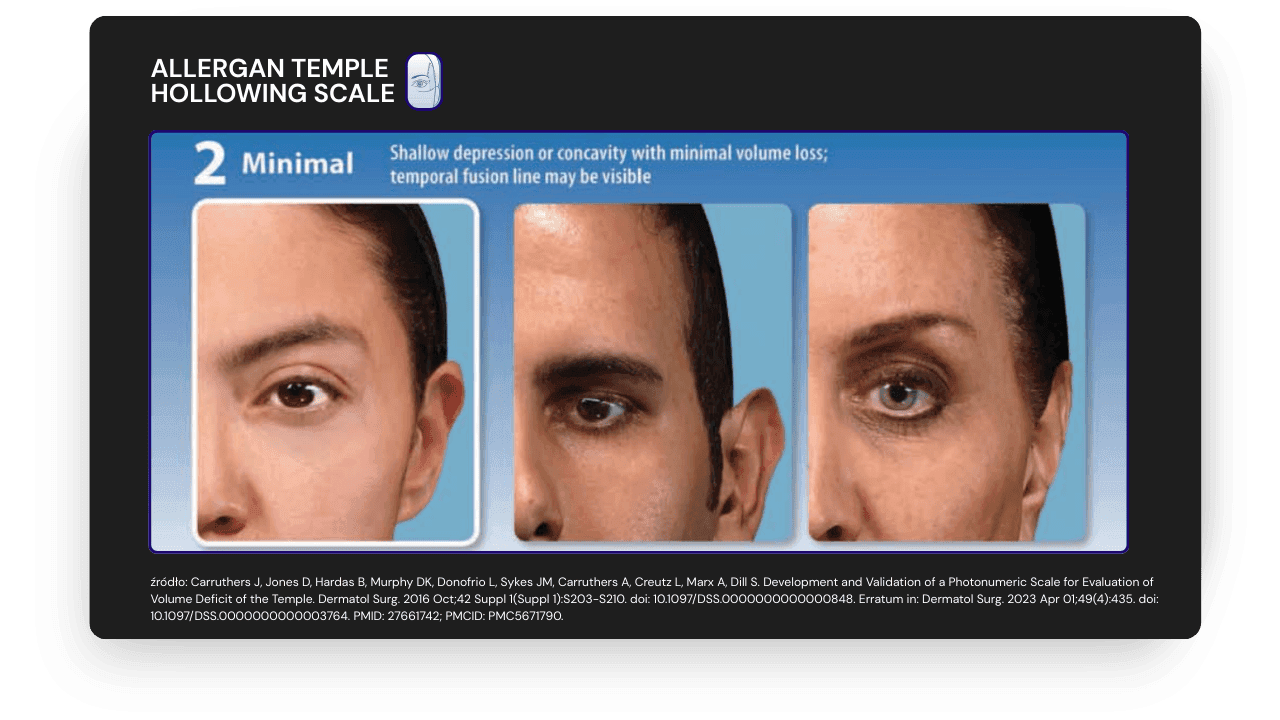
- 2 (minimalne): widoczne zagłębienie
- 3 (umiarkowane): głębsze wklęśnięcie, zarys łuku jarzmowego
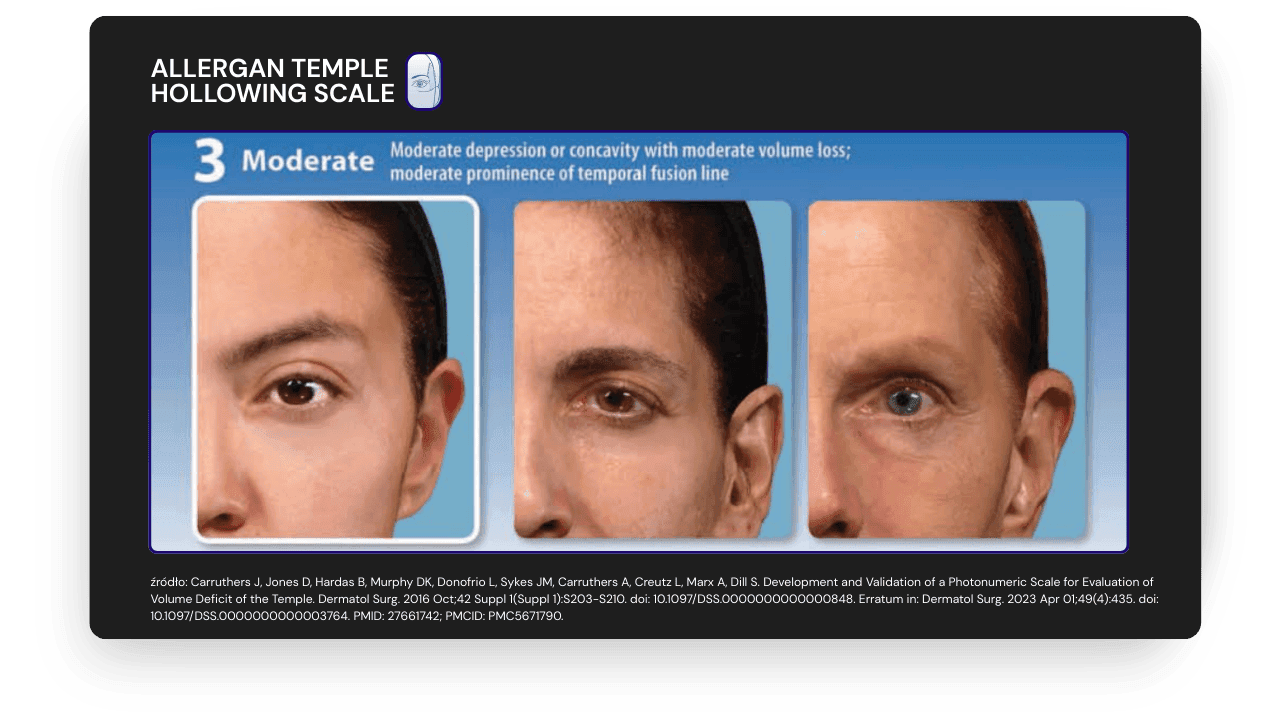
- 4 (zaawansowane): głęboko zapadnięta skroń z wyraźnie widoczną linią kresy skroniowej i łuku jarzmowego.
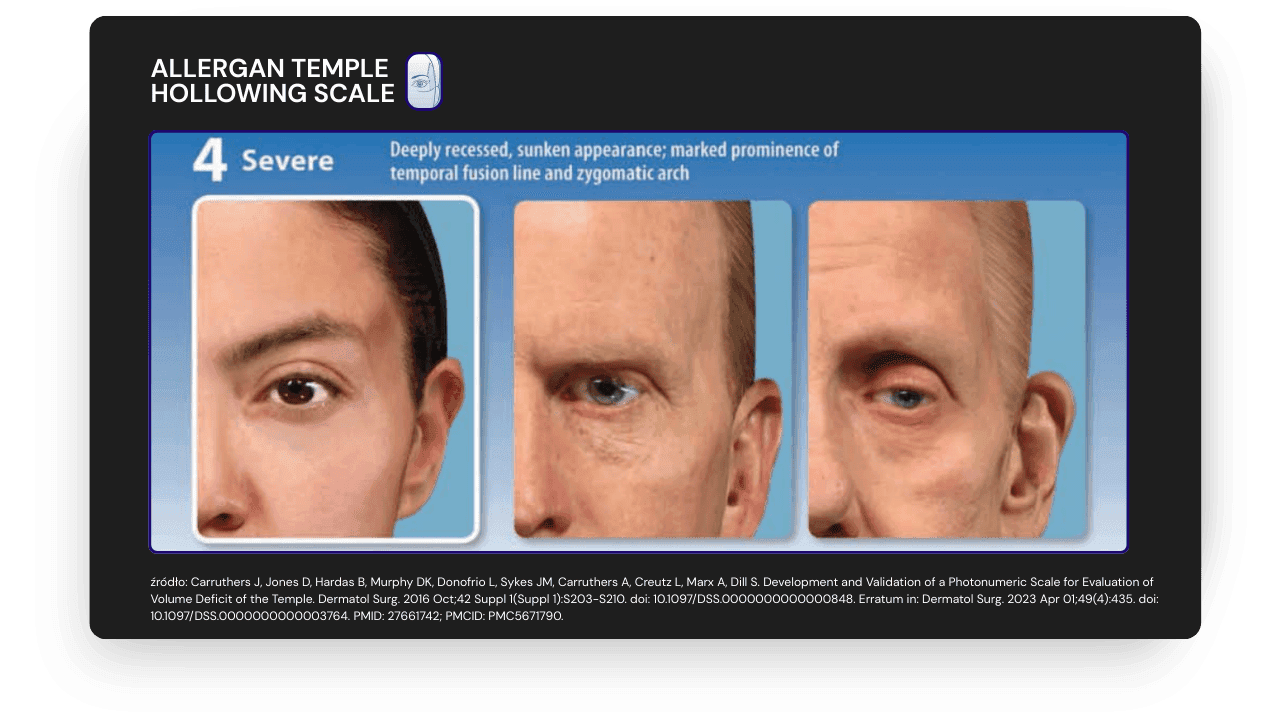
Skala przydaje się do standaryzacji oceny przed i po zabiegu oraz do rozmowy z pacjentem.
Anatomia skroni w ujęciu warstwowym
Bezpieczna praca w tej okolicy wymaga myślenia warstwowego. Region skroni ograniczony jest od góry szwem skroniowym, od dołu łukiem jarzmowym, od przodu bocznym brzegiem oczodołu, a od tyłu granicą mięśnia skroniowego.
Od powierzchni do głębi wyróżniamy kolejno:
- 1 Skórę
- 2 Tkankę podskórną - najbardziej powierzchowne przedziały tłuszczowe
- 3 Powięź skroniową powierzchowną
- 4 Loose areolar tissue - luźna tkanka tłuszczowa między powięziami
- 5 Powięź skroniową głęboką - blaszka powierzchniowa
- 6 Powierzchowny przedział tłuszczowy skroniowy (superficial temporal fatpad)
- 7 Powięź skroniową głęboką - blaszka głęboka
- 8 Głęboki przedział tłuszczowy skroniowy (deep temporal fatpad)
- 9 Mięsień skroniowy
- 10 Okostną
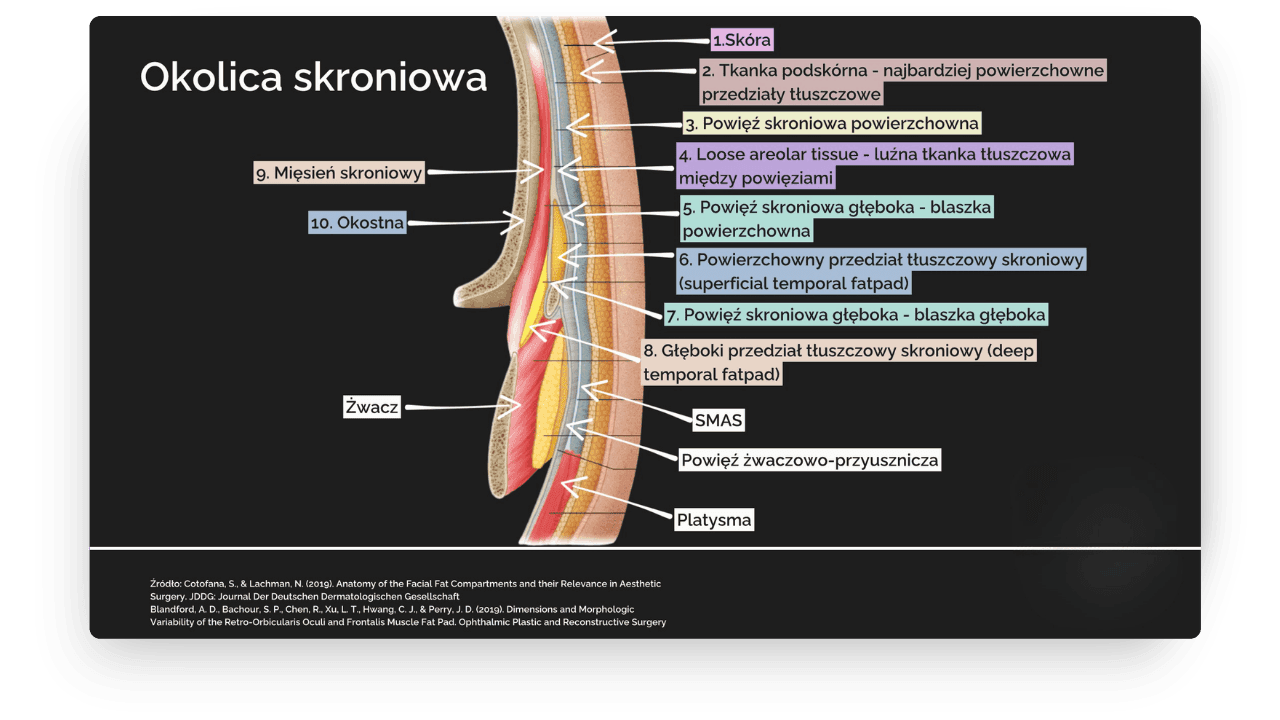
Znajomość lokalizacji naczyń ma tu kluczowe znaczenie. Tętnica skroniowa powierzchowna przebiega w obrębie powięzi skroniowej powierzchownej. Głębokie tętnice skroniowe znajdują się powyżej okostnej, w obrębie mięśnia skroniowego. W tym obszarze przebiega też żyła skroniowa środkowa, która przez połączenia naczyniowe komunikuje się z zatoką jamistą.
To właśnie anastomozy w obszarze unaczynienia tętnicy ocznej sprawiają, że potencjalne podanie donaczyniowe może mieć poważne konsekwencje, włącznie z zamknięciem tętnicy środkowej siatkówki. Ryzyko to nie wynika z samej techniki, lecz z niedoszacowania zmienności anatomicznej u konkretnego pacjenta.
Jak starzeje się skroń i co z tym zrobić?
Proces starzenia tej okolicy jest wieloczynnikowy. Dochodzi do:
- resorpcji kostnej w obrębie dołu skroniowego i bocznego brzegu oczodołu, co powoduje wklęsłość szkieletową
- hipertrofii skroniowych przedziałów tłuszczowych wraz z redystrybucją i opadaniem tkanki tłuszczowej, ścieńczenia skóry właściwej i utraty elastyczności na skutek zmniejszenia ilości kolagenu, elastyny i kwasu hialuronowego
- opadania bocznej części brwi w wyniku zmian kostnych, wiotkości więzadeł i redystrybucji objętości
Przywrócenie objętości w tej okolicy nie jest wyłącznie zabiegiem estetycznym. Ma znaczenie strukturalne: może poprawić podparcie bocznej części łuku brwiowego i wpłynąć na ogólną harmonię twarzy.
Wybór techniki
W praktyce klinicznej stosuje się dwa główne podejścia. Wybór zależy od doświadczenia lekarza, anatomii pacjenta, stopnia ubytku objętości, jakości skóry i dostępności ultrasonografii. Nie ma jednej właściwej drogi, jest za to kilka ważnych zasad.
Technika powierzchowna z użyciem kaniuli
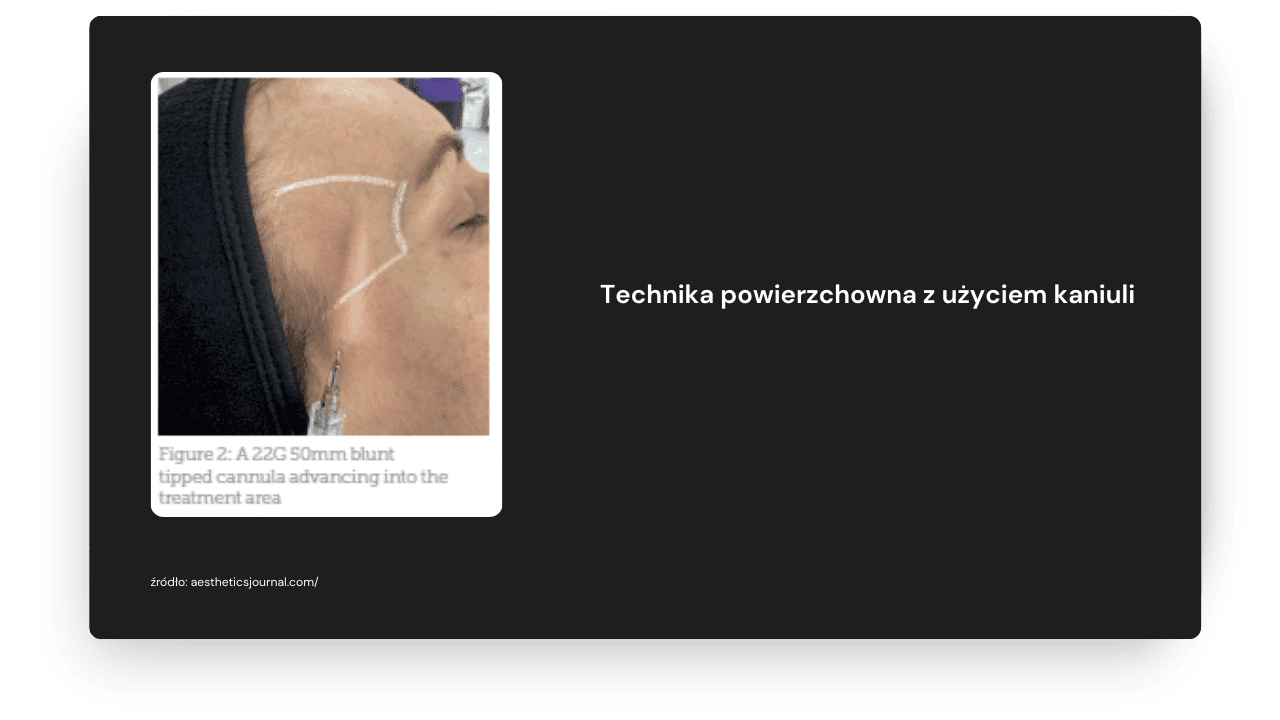 Preparat podawany jest w warstwie podskórnej powyżej powięzi skroniowej powierzchownej. Dostęp skórny zazwyczaj wykonywany jest w okolicy łuku jarzmowego używając ostrej igły.
Preparat podawany jest w warstwie podskórnej powyżej powięzi skroniowej powierzchownej. Dostęp skórny zazwyczaj wykonywany jest w okolicy łuku jarzmowego używając ostrej igły.
Proponowana kaniula do zabiegu to 22G o długości 50 mm. Kaniula powinna być prowadzona z niewielkim oporem w tkance podskórnej, ze ściętym ostrzem skierowanym w stronę skóry właściwej. Małe ilości wypełniacza (0,05-0,1 ml) podaje się metodą liniową wsteczną wachlarzowo zachowując delikatny nacisk na tłok.
Zaletą tej warstwy jest względny brak dużych struktur naczyniowych. Technika z użyciem kaniuli pozwala na subtelne wypełnienie skroni bez nadawania nadmiernej projekcji.
Co warto mieć na uwadze: cienka skóra może predysponować do widoczności produktu, a zbyt duża objętość do nienaturalnej wypukłości. W tej lokalizacji zaleca się preparaty o niższym współczynniku G prime.
Podobną technikę z użyciem kaniuli można zastosować w warstwie międzypowięziowej (warstwa 4), uzyskując dostęp od strony czoła. Należy jednak zachować szczególną ostrożność, ponieważ jest to warstwa wyjątkowo cienka. Istnieje więc ryzyko niezamierzonej zmiany płaszczyzny oraz podania preparatu do powięzi skroniowej powierzchownej, która leży bezpośrednio nad tą warstwą. Jak wiadomo, w obrębie powięzi powierzchownej przebiega tętnica skroniowa powierzchowna, której uszkodzenie może prowadzić do powikłań. Z tego względu przy pracy w warstwie 4. zaleca się wspomaganie badaniem USG, aby mieć pewność zachowania właściwej głębokości podania preparatu.
Technika głęboka nadokostnowa ("one up and one over" lub “gunshot”)
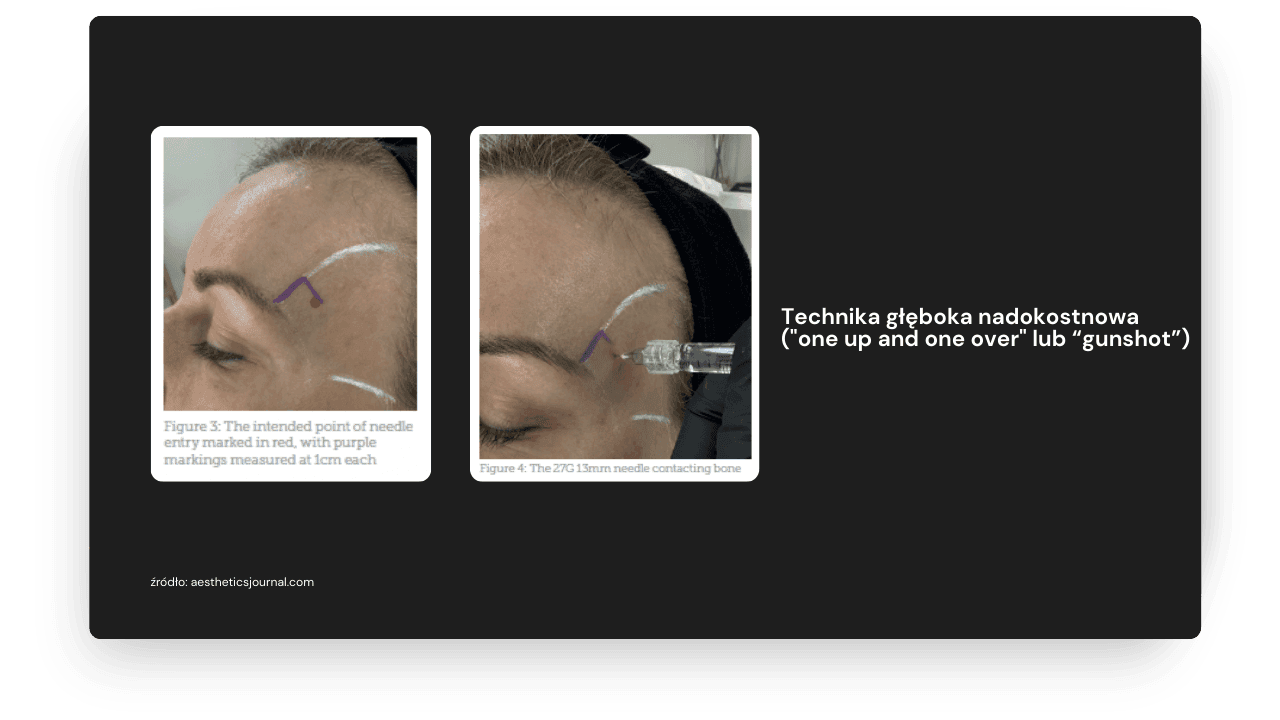 Polega na podaniu preparatu bezpośrednio nadokostnowo w przedniej części skroni. Punkt iniekcji zlokalizowany jest około 1 cm poniżej szwu skroniowego i 1 cm powyżej bocznego brzegu oczodołu. Do wykonania zabiegu używa się najczęściej igły 27G x 13 mm lub dłuższej. Wkłucie powinno być prostopadle do skóry, przy zachowanym stałym kontakcie z okostną. Przed podaniem zaleca się aspirację. Wskazane są preparaty o wysokim G prime.
Polega na podaniu preparatu bezpośrednio nadokostnowo w przedniej części skroni. Punkt iniekcji zlokalizowany jest około 1 cm poniżej szwu skroniowego i 1 cm powyżej bocznego brzegu oczodołu. Do wykonania zabiegu używa się najczęściej igły 27G x 13 mm lub dłuższej. Wkłucie powinno być prostopadle do skóry, przy zachowanym stałym kontakcie z okostną. Przed podaniem zaleca się aspirację. Wskazane są preparaty o wysokim G prime.
Ta metoda pozwala na odbudowę objętości i nadanie projekcji bez nadmiernego rozciągania tkanek powierzchownych. Jest uznawana za bezpieczniejszą w kontekście dużych naczyń, bo tętnice skroniowe głębokie zazwyczaj nie biegną w tym obszarze (ale oczywiście mogą).
Ważne ostrzeżenie: jeśli jednak dojdzie do podania donaczyniowego dużej objętości preparatu na skutek zmienności anatomicznej lub błędu technicznego, konsekwencje mogą być poważniejsze niż przy technikach powierzchownych. Pacjenci mogą też odczuwać ból głowy lub przejściowy dyskomfort podczas żucia po zabiegu.
Łączenie technik
W praktyce często łączy się obie techniki: głęboki depozyt kwasu hialuronowego podany nadokostnowo odbudowuje utraconą objętość, a powierzchowne modelowanie kaniulą wygładza ewentualne nierówności.
Ultrasonografia: od reakcji do prewencji
Coraz częściej USG traktuje się jako element planowania zabiegu, a nie wyłącznie narzędzie do rozpoznawania powikłań. I jest ku temu konkretny powód.
Badanie przeprowadzone z udziałem siedmiu doświadczonych chirurgów plastycznych wykazało, że przy próbie podania preparatu w warstwę międzypowięziową skroni bez kontroli obrazowej, w 89% przypadków znaleziono się w niewłaściwej warstwie.
Ultrasonografia umożliwia:
- mapowanie tętnicy i żyły skroniowej powierzchownej przed zabiegiem
- ocenę indywidualnej zmienności anatomicznej, która jest szczególnie istotna u pacjentów po operacjach lub z historią urazów twarzy
- bieżącą kontrolę lokalizacji kaniuli lub igły podczas iniekcji
- weryfikację płaszczyzny podania preparatu
- wykrycie powikłań po zabiegu: zamknięcia światła naczynia lub nieprawidłowego umiejscowienia preparatu
Nasz komentarz
„W mojej praktyce skroń traktuję jako obszar wymagający szczególnego podejścia. Ultrasonografia często zmienia pierwotny plan iniekcji, ponieważ przebieg naczyń u pacjentów potrafi znacząco odbiegać od schematów z atlasu. Wielokrotnie w miejscu “one up one over” gdzie teoretycznie nie powinnam natrafić na tętnicę, po przyłożeniu głowicy okazywało się, że dokładnie tam jest!” - Lek. Karolina Radka
Edukacja to fundament bezpieczeństwa
Zaawansowane zabiegi medycyny estetycznej wymagają nie tylko techniki, ale rozumienia warstw w których się pracuje.
Jeśli interesuje Cię temat medycyny estetycznej i chcesz pogłębić wiedzę z zakresu anatomii twarzy oraz pracy z ultrasonografią, tak, żeby czuć się bezpieczniej podczas zabiegów sprawdź program naszego szkolenia z anatomii i przewodnik po obrazach USG dla lekarza w medycynie estetycznej.
Wnioski
Modelowanie skroni to zabieg, który potrafi naprawdę usatysfakcjonować pacjenta i daje świetne rezultaty estetyczne, natomiast jego wykonanie wymaga dużych umiejętności technicznych. Niezbędna jest świadomośćnzmian kostnych, redystrybucji przedziałów tłuszczowych, zmienności naczyniowej oraz doboru techniki adekwatnej do anatomii konkretnego pacjenta.
Bezpieczeństwo nie jest efektem przypadku. Jest wynikiem wiedzy, planowania i umiejętności krytycznej oceny własnej techniki.
Chcesz otrzymywać więcej materiałów edukacyjnych? Jeśli interesują Cię artykuły dotyczące anatomii, bezpieczeństwa zabiegów i nowinki branżowe w medycynie estetycznej, zapisz się do naszego newslettera dla lekarzy. Dzielimy się tam wiedzą, której nie znajdziesz w naszych artykułach.
źródła:
- S. P. Fundarò, G. Salti, D. M. H. Malgapo, and S. Innocenti, ‘The Rheology and Physicochemical Characteristics of Hyaluronic Acid Fillers: Their Clinical Implications’, International Journal of Molecular Sciences, 23.18 (2022), 10518 https://doi.org/10.3390/ijms231810518.
- J. M. Sykes, S. Cotofana, P. Trevidic and others, ‘Upper Face: Clinical Anatomy and Regional Approaches with Injectable Fillers’, Plastic and Reconstructive Surgery, 136.5 Suppl (2015), 204S–218S.
- S. J. Almushayt, ‘The Role of Ultrasound in Facial Hyaluronic Acid Dermal Filler Injections – A Review Article’, Clinical Imaging, 119 (2025), 110413 https://doi.org/10.1016/j.clinimag.2025.110413.
- W. Lee, ‘Hyaluronic Acid Filler Injection Guided by Doppler Ultrasound’, Archives of Plastic Surgery, 50.4 (2023), 348–353 https://doi.org/10.1055/s-0043-1770078.
- J. Kadouch, L. W. Schelke, and A. Swift, ‘Ultrasound to Improve the Safety and Efficacy of Lipofilling of the Temples’, Aesthetic Surgery Journal, 41.5 (2021), 603–612 https://doi.org/10.1093/asj/sjaa066.
- G. E. de Lima Faria, A. D. Nassif, G. Schwartzmann and others, ‘Interfascial Technique for Volumizing the Temple With No Image Guidance: Is It Safe?’, European Journal of Plastic Surgery, 46 (2023), 717–723 https://doi.org/10.1007/s00238-023-02074-0.
- , Lee Walker, Raul Cetto, Facial Ageing and Injection Anatomy: A Compendium of Evidenced Based Principles, 2021.
- S. Desyatnikova, ‘Ultrasound-Guided Temple Filler Injection’, Facial Plastic Surgery & Aesthetic Medicine, 24.6 (2022), 501–503 https://doi.org/10.1089/fpsam.2022.0176.
- S. Cotofana, A. Gaete, C. A. Hernandez and others, ‘The Six Different Injection Techniques for the Temple Relevant for Soft Tissue Filler Augmentation Procedures – Clinical Anatomy and Danger Zones’, Journal of Cosmetic Dermatology, 19 (2020), 1570–1579 https://doi.org/10.1111/jocd.13491.
- André Braz and Thais Sakuma, Dermal Fillers, Facial Anatomy and Injection Techniques (Thieme, 2021), Chapter 6, pp. 136–137.
- R. J. Radlanski and K. H. Wesker, The Face: Pictorial Atlas of Clinical Anatomy (London: Quintessence Publishing, 2012).
- S. Cotofana, T. L. Schenck, P. Trevidic and others, ‘Midface: Clinical Anatomy and Regional Approaches with Injectable Fillers’, Plastic and Reconstructive Surgery, 136.5S (2015), 219S–234S.
- W. Jung, K. H. Young, S. Y. Won, J. T. Park, K. S. Hu, and H. J. Kim, ‘Clinical Implications of the Middle Temporal Vein with Regard to Temporal Fossa Augmentation’, Dermatologic Surgery, 40.6 (2014), 618.
- A. Swift, S. Liew, S. Weinkle and others, ‘The Facial Aging Process From the “Inside Out”’, Aesthetic Surgery Journal, 41.10 (2021), 1107–1119 https://doi.org/10.1093/asj/sjaa339.
- R. Foissac, O. Camuzard, S. Piereschi and others, ‘High-Resolution Magnetic Resonance Imaging of Ageing Upper Face Fat Compartments’, Plastic and Reconstructive Surgery, 139.4 (2017), 829–837.
- J. Uitto, ‘The Role of Elastin and Collagen in Cutaneous Aging: Intrinsic Aging Versus Photoexposure’, Journal of Drugs in Dermatology, 7.2 Suppl (2008), s12–s16.
- E. C. Naylor, R. E. Watson, and M. J. Sherratt, ‘Molecular Aspects of Skin Ageing’, Maturitas, 69.3 (2011), 249–256.
- R. B. Shaw Jr and D. M. Kahn, ‘Aging of the Midface Bony Elements: A Three-Dimensional Computed Tomographic Study’, Plastic and Reconstructive Surgery, 119.2 (2007), 675–681, discussion 682.
- O. Friedman, ‘Changes Associated with the Aging Face’, Facial Plastic Surgery Clinics of North America, 13.3 (2005), 371–380.
- A. Wysong, T. Joseph, D. Kim, J. Y. Tang, and H. B. Gladstone, ‘Quantifying Soft Tissue Loss in Facial Aging: A Study in Women Using Magnetic Resonance Imaging’, Dermatologic Surgery, 39.12 (2013), 1895–1902.
- D. M. Knize, ‘An Anatomically Based Study of the Mechanism of Eyebrow Ptosis’, Plastic and Reconstructive Surgery, 97.7 (1996), 1321–1333.
- Carruthers, J., D. Jones, B. Hardas, D.K. Murphy, L. Donofrio, J.M. Sykes, A. Carruthers, L. Creutz, A. Marx, and S. Dill, ‘Development and Validation of a Photonumeric Scale for Evaluation of Volume Deficit of the Temple’, Dermatologic Surgery, 42.Suppl 1 (2016), S203–S210.
- M. Alam, R. Kakar, J. S. Dover and others, ‘Rates of Vascular Occlusion Associated With Using Needles vs Cannulas for Filler Injection’, JAMA Dermatology, 157.2 (2021), 174–180 https://doi.org/10.1001/jamadermatol.2020.5102.
- W. Lee, J. W. Park and E. J. Yang, ‘Temple Augmentation by Injecting a Hyaluronic Acid Filler Between the Superficial and Deep Temporal Fasciae’, Journal of Cosmetic Dermatology, 21.10 (2022), 4313–4318 https://doi.org/10.1111/jocd.15004.
O autorkach
Lek. Agata Lis Agata Lis jest lekarką wykonującą zabiegi medycyny estetycznej oraz współtwórczynią platformy edukacyjnej Aesthy. Ukończyła studia medyczne na Śląskim Uniwersytecie Medycznym, a następnie uzyskała tytuł Master’s Degree in Aesthetic Medicine, Nutrition and Anti-Ageing w Madrycie.
Na co dzień łączy praktykę kliniczną z działalnością dydaktyczną. Pełni funkcję wykładowczyni oraz koordynatorki studiów podyplomowych z medycyny estetycznej w hiszpańskiej szkole podyplomowej AMIR. W swojej pracy koncentruje się na świadomym planowaniu zabiegów, oraz budowaniu standardów bezpieczeństwa w praktyce lekarskiej.
Jej podejście do edukacji opiera się na rozwijaniu umiejętności krytycznego myślenia i rozumienia procesów starzenia, a nie wyłącznie technik iniekcyjnych.
Lek. Karolina Radka Karolina Radka jest lekarką medycyny estetycznej oraz współtwórczynią Aesthy. Po ukończeniu studiów medycznych zdobywała doświadczenie kliniczne w patomorfologii, co ukształtowało jej analityczne podejście do tkanek i procesów biologicznych.
Specjalizuje się w technikach iniekcyjnych, wykorzystaniu komórek macierzystych z tkanki tłuszczowej, pracy z ultrasonografią w medycynie estetycznej oraz w leczeniu powikłań. Prowadzi szkolenia dla lekarzy, koncentrując się na praktycznym zastosowaniu wiedzy anatomicznej i obrazowania w zwiększaniu bezpieczeństwa zabiegów.
Jej wkład naukowy był prezentowany na międzynarodowych kongresach, w tym podczas IMCAS w Paryżu.